Le cancer reste aujourd’hui l’une des principales causes de mortalité dans le monde, représentant près de 10 millions de décès par an selon l’Organisation mondiale de la santé. Pourtant, ces dernières décennies ont marqué un tournant majeur : l’amélioration des traitements a permis d’augmenter significativement la survie et l’espérance de vie des patients.
Parmi le développement des traitements innovants du 20e et 21e siècle, nous pouvons retrouver l’immunothérapie, les traitements moléculaires ciblés, ou les CAR-T Cells. Afin d’assurer un accompagnement adapté aux besoins des patients, il est donc nécessaire de mettre à jour continuellement les compétences des professionnels de santé, du médico-social et de l’accompagnement.
En se formant, le personnel soignant peut disposer d’une compréhension plus claire des nouvelles stratégies thérapeutiques, de leurs mécanismes d’action, de leurs effets secondaires, mais aussi de leurs enjeux humains, cliniques et organisationnels.
Comprendre le cancer : un bref rappel scientifique
Le cancer résulte d’un processus appelé cancérogenèse, au cours duquel des cellules normales accumulent des mutations génétiques et acquièrent la capacité de se multiplier de manière incontrôlée. Ces cellules deviennent alors capables d’envahir les tissus environnants et, parfois, de migrer vers d’autres organes.
Normalement, le système immunitaire est en mesure d’identifier et d’éliminer les cellules anormales. Cependant, les cellules cancéreuses développent des mécanismes pour échapper à la surveillance immunitaire, ce qui leur permet de survivre et de proliférer.
Les grandes stratégies thérapeutiques contre le cancer
La prise en charge du cancer repose historiquement sur plusieurs piliers thérapeutiques :
- La chirurgie, qui vise à retirer la tumeur localisée lorsqu’elle est opérable.
- La radiothérapie et la curiethérapie, des techniques qui utilisent des rayonnements pour détruire les cellules cancéreuses ou empêcher leur division.
- La chimiothérapie, qui agit en détruisant les cellules qui se divisent rapidement, mais qui peut également affecter certaines cellules saines, ce qui explique ses effets secondaires.
Chaque traitement nécessite une surveillance rigoureuse, une évaluation des effets indésirables et un grading pour mesurer la sévérité des réactions.
Malgré leur efficacité, ces approches peuvent être lourdes et parfois insuffisamment ciblées, d’où le développement de thérapies plus précises.
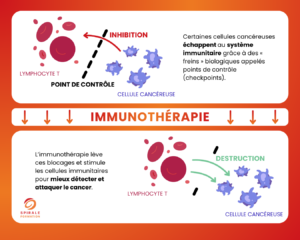
L’immunothérapie : mobiliser les défenses naturelles contre le cancer
Contrairement aux traitements classiques, l’immunothérapie ne cible pas directement la tumeur : elle agit en stimulant ou en réactivant le système immunitaire du patient pour qu’il reconnaisse et détruise lui-même les cellules cancéreuses.
- Comment fonctionne l’immunothérapie ?
Certaines tumeurs inhibent l’action des cellules immunitaires grâce à des « freins » biologiques. L’immunothérapie lève ces blocages et redonne au système immunitaire sa capacité d’attaque.
- Principales formes d’immunothérapie
- Les inhibiteurs de points de contrôle / checkpoints immunitaires
- Les anticorps monoclonaux
- Les vaccins thérapeutiques
Mieux comprendre le mode d’action de l’immunothérapie permet d’anticiper les effets indésirables, d’adapter la surveillance et d’accompagner les patients de manière plus sécurisée et rassurante.
- Surveillance et effets secondaires de l’immunothérapie
Bien que souvent mieux tolérée que la chimiothérapie, l’immunothérapie peut provoquer des réactions auto-immunes, de la fatigue, des inflammations ou des troubles digestifs. Un suivi médical attentif est donc indispensable.
L’immunothérapie dans le cancer du sein
Dans le cas du cancer du sein, l’immunothérapie n’est pas utilisée pour toutes les patientes, mais elle représente aujourd’hui une option thérapeutique importante pour certains sous-types, notamment le cancer du sein triple négatif.
Dans ces situations, l’immunothérapie et ses inhibiteurs de points de contrôle immunitaire peuvent être associés à la chimiothérapie afin d’aider le système immunitaire à reconnaître et à attaquer les cellules cancéreuses.
Ce type de traitement peut être administré avant la chirurgie afin de réduire la taille de la tumeur, puis parfois poursuivi après l’intervention pour diminuer le risque de récidive.
L’immunothérapie illustre ainsi l’évolution vers des traitements de plus en plus personnalisés, adaptés aux caractéristiques biologiques de la tumeur et au profil de chaque patiente.
Les CAR-T Cells : une thérapie cellulaire de pointe
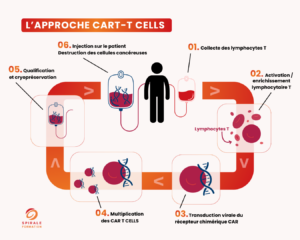
Les CAR-T Cells représentent une avancée majeure dans le traitement de certains cancers, notamment hématologiques.
Le principe :
- Prélever des cellules immunitaires du patient
- Les modifier en laboratoire pour qu’elles ciblent la tumeur
- Les réinjecter afin qu’elles détruisent les cellules cancéreuses
Cette approche ouvre la voie à une médecine hautement personnalisée, bien que nécessitant une surveillance étroite de la part de l’équipe soignante et des infrastructures spécialisées.
Vers une oncologie de précision : les nouvelles thérapeutiques
Les progrès récents ont permis le développement d’autres traitements ciblés, capables d’agir sur des anomalies moléculaires spécifiques des tumeurs.
Parmi eux :
- Les thérapies moléculaires ciblées
- Les traitements anti-angiogéniques (qui empêchent la tumeur de créer ses propres vaisseaux sanguins)
- Les thérapies orales, améliorant le confort et l’autonomie des patients
Ces traitements sont souvent combinés à l’immunothérapie, dans une logique de soins plus efficaces et personnalisés.
Pour actualiser ses connaissances sur ces innovations, il est nécessaire de se former régulièrement. Le but ? Conserver une pratique alignée avec les évolutions scientifiques et les attentes des patients.
Se former à la prise en charge du cancer et aux thérapies anticancéreuses
L’augmentation du nombre de patients atteints de cancer, combinée à une meilleure survie, transforme le système de santé.
Tendances majeures :
- Plus de patients vivants plus longtemps avec un cancer
- Un besoin accru d’accompagnement sur le long terme
- Une transformation des parcours de soins
Le Plan Cancer 2021–2030 a été pensé pour en fonction de ces tendances, en structurant la recherche, la prévention, l’innovation et l’accompagnement des patients.
Ces évolutions s’accompagnent également de l’émergence de nouveaux métiers et de nouvelles compétences en oncologie, coordination des soins et accompagnement psychosocial.
Pour répondre à ces mutations, notre formation propose une vision globale et actualisée de la prise en charge du cancer.
Elle aborde notamment :
- L’organisation de la prise en charge des patients atteints de cancer
- Les bases scientifiques de la cancérogenèse
- Les stratégies thérapeutiques classiques et nouvelles
- Les thérapies ciblées, les traitements oraux, l’immunothérapie et les CAR-T Cells
- Les modes d’action, la surveillance, les effets secondaires et le grading
- Les enjeux humains, cliniques et organisationnels
Cette formation d’une journée s’adresse au personnel soignant. Vous souhaitez vous former ? Nous organisons une session de formation inter-entreprises à distance le 29 mai 2026. Inscrivez-vous !
Sources :
https://www.who.int/news-room/fact-sheets/detail/cancer
https://www.frm.org/fr/maladies/recherches-cancers/immunotherapie/focus-immunotherapie


















